氯胺酮有话要说:迷幻剂如何成为新型抗抑郁药?
氯胺酮有望快速治疗抑郁症,并揭示情感障碍的发病机制。但这种具有迷幻效果的药物,仍然还有太多急需攻克的难关。

氯胺酮有望快速治疗抑郁症,并揭示情感障碍的发病机制。但这种具有迷幻效果的药物,仍然还有太多急需攻克的难关。
在32岁的时候,拉奎尔·贝内特(Raquel Bennett)一直在寻找活下去的理由。在数十年的岁月里,她都在与重度抑郁症抗争,试了很多抗抑郁药,以及多年的心理咨询。这些疗法起效了,但没能让她抵御这种令人不断衰弱的精神疾病。“我很绝望。”贝内特如是说。
2002年,在朋友的建议下,她接受了氯胺酮的静脉注射。氯胺酮是一种麻醉剂,也是一种俗称“K粉”的迷幻药。第一次使用氯胺酮时,贝内特就产生了幻觉:上帝将金色的大钥匙插入她的耳中,唤起她的大脑。“就像我住在一间黑暗的屋子里,灯突然被点亮了。”她说,“刹那间,一切都被照亮了。”
这种药物缓解了贝内特的抑郁症,在数分钟内就消除了她的自杀倾向。药效持续了数月,她说药物给予的喘息机会救了她一命。她对药物的快速起效着迷,写了关于氯胺酮的论文,并获得心理学博士学位。最近,她在位于加州伯克利的一家诊所工作,该诊所专门用氯胺酮治疗抑郁症。“它的作用与我试过的其他药不同,而且它的效果更好。”她说。
当贝内特尝试氯胺酮时,使用迷幻药物治疗抑郁症仍然是非常边缘的理论。然而,自21世纪初的第一例试验开始,已经有几十项临床试验表明,低剂量的氯胺酮注射可以在数小时内缓解抑郁症的症状,例如自杀倾向。
即使氯胺酮的剂量很低,它也会产生强烈的副作用,比如灵魂出窍的感觉、生动的幻觉、混乱感以及恶心。氯胺酮的抗抑郁效果通常不会超过一两周。在无药可用的时候,这种药物似乎可以发挥作用——大约30%的严重抑郁症患者对其他疗法没有反应。而且它见效很快,对于有自杀倾向的患者而言,数周才能起效的传统抗抑郁药可能来不及挽救他们,因此氯胺酮在这方面有很大优势。
“当你开百忧解的处方时,你得说服患者吃药几周是值得的。”耶鲁大学的精神科医生兼神经科学家约翰·克里斯塔尔(John Krystal)说,“使用氯胺酮后,患者可能会在当天或次日就感受到疗效。”
有关氯胺酮的这些风声可能让人忽略其未知的部分。在2017年4月的《JAMA精神病学》(JAMA Psychiatry)上,美国精神病学会在一篇文章中指出,虽然有研究表明氯胺酮的滥用者(通常摄入很高的剂量)会出现记忆丧失和膀胱损伤,关于重复使用氯胺酮的安全性数据仍然非常有限。大部分临床试验仅关注单剂量,而且随访患者的时间也只有一两个星期,所以科学家还不知道长时间重复服药是否安全。但安全性正是抑制抑郁的必要条件。
该分析还警告了氯胺酮已被证实的滥用可能性。作为毒品,大剂量的氯胺酮会使人上瘾。有证据表明,氯胺酮可与阿片受体结合,这预示着哪怕低剂量的氯胺酮也可能引起上瘾。
贝内特表示,她接受氯胺酮的常规注射已经有17年了,这种药物的副作用很少。她并不认为自己已经上瘾,因为在相邻的注射之间,她没有感受到对它的渴求。但她确实感觉到药物依赖,就像高血压病患者为治疗高血压服用药物一样,她说。
不过,她也承认大多数临床医生和研究人员的争论:根本没有足够数据来揭示治疗抑郁症的最佳剂量,哪些人最有可能从氯胺酮治疗受益,以及长期治疗的后果是什么。“我们还不太懂怎么用它治疗抑郁症,”贝内特说,“最佳剂量是多少?最佳给药途径是什么?用药频率如何?持续治疗会是什么效果?一直用它是安全的吗?”
这些问题还没得到解决,但药企们急于将氯胺酮抗抑郁药推向市场。在2019年3月,美国食品药品监督管理局(FDA)批准了第一款氯胺酮衍生的鼻喷雾剂——艾氯胺酮,它由强生旗下的杨森制药(Janssen Pharmaceuticals)研制。在杨森的三期临床试验中,五个试验中仅有两个显示其疗效好于安慰剂。然而,一个独立的专家小组仍在2月份建议FDA通过审批。氯胺酮因此成为50多年来首批上市的新型抗抑郁药,美国国家精神卫生研究所的精神病学家小卡洛斯·扎拉特(Carlos Zarate Jr)说。

在此之前,已经有很多人涌向提供氯胺酮静脉注射的私人诊所。由于该药在20世纪70年代被批准为麻醉剂,医生可以合法地将其作为“标签外”的抑郁症治疗方式。许多氯胺酮诊所都有很多人登记排队,盛况空前,以至于它们都不再接诊新患者,而杨森的鼻喷雾剂可以迅速扩大治疗的覆盖面。
但是许多研究者担心,鼻喷雾剂不但无法解决很多问题,还会造成新的问题。虽然FDA规定鼻喷雾剂只能在经过认证的医生办公室或诊所使用,但艾氯胺酮就像氯胺酮一样,正在成为人们惯用的抗抑郁药,而且难免沦为药物滥用者的嗑药选择,斯科特·汤普森(Scott Thompson)说。汤普森是马里兰大学的神经科学家,他和萨拉特在2019年合作了一篇有关快速抗抑郁药的综述,文章发表在《药理学与毒理学年鉴》(Annual Review of Pharmacology and Toxicology)。汤普森指出,鼻喷雾剂不能像静脉注射那样精确给药。
在汤普森看来,尽管在私人诊所的氯胺酮静脉注射每次都要花费数百美元,每剂量只花费不到一美元的艾氯胺酮和普通氯胺酮相比几乎没有任何优势。杨森制药表示,艾氯胺酮每次的治疗费用从590美元到885美元不等,且并不包括管理费和观察费。
在经历数十年寻找新型精神药物的努力之后,萨拉特和其他人仍然乐意看到大型药企投资氯胺酮。一些药企正在测试其他氯胺酮样制剂,希望开发具有抗抑郁潜力的药物,并且去除它的副作用——迷幻感和解离感。
也有研究人员在测试氯胺酮是否适用于抑郁症以外的情况,比如强迫症,再比如特定类型的患者——如患有重度抑郁症的青少年。还有科学家用其探索神经科学中的最大谜团之一:导致抑郁的原因是什么?
抑郁症,快与慢
2001年,作家安德鲁·所罗门(Andrew Solomon)撰文描述了自己30岁出头的抑郁经历:“想象一个坚硬如铁的灵魂,它充满悲伤,锈迹斑斑,略有抑郁,而严重抑郁会导致整个灵魂的崩溃。”
在所罗门首陷抑郁症的20世纪90年代,当时的许多临床医生和研究者推测,抑郁症导致的大脑病理性改变,本来就会很缓慢地恢复。这种看法,根植于百忧解这类作用缓慢的药物之适度但充满争议的成功。
这些药物是在上世纪50年代得到发展的。人们在当时偶然观察到,高血压药物“利血平”(蛇根木或魔鬼辣椒的提取物)会让人非常沮丧。在发现利血平消耗大脑中的单胺类神经递质(包括5-羟色胺和去甲肾上腺素)后,科学家们猜测降低神经递质水平会导致抑郁。他们继续开发单胺类抗抑郁药,这些药物旨在提高大脑中这些化学物质的循环水平。
现今,单胺类抗抑郁药包括选择性5-羟色胺再摄取抑制剂(SSRIs),比如百忧解、舍曲林和依地普仑,以及较旧且不太常用的单胺氧化酶抑制剂(MAOIs)、三环和四环类抗抑郁药。长期以来,科学家一直在争论这些药物是否在发挥作用。但发表在《柳叶刀》上的一项迄今最全面的研究表明,尽管只比服用安慰剂管用一点,它们的确降低了大约60%的抑郁症患者的抑郁症状。
只有经过几周的治疗,才会显现出治疗的益处,然而大约三分之一患有严重抑郁症的人(耐药患者)对至少两种单胺类抗抑郁药无反应。
到21世纪初,单胺假说已经被逐渐放弃。一部分原因是抗抑郁药在患者当中的表现平庸,还有一部分原因在于,实验表明健康人群中神经递质的消耗不会使人沮丧。科学家们现在认为,百忧解这样的药物并不能从根本原因上直接治疗抑郁症。相反,他们认为药物通过间接机制起作用,巧妙地促进突触的生长和新神经元的诞生,并以某种方式缓解症状。
所罗门晦暗的腐蚀隐喻至少有一部分是和科学相通的。许多科学家如今都同意,抑郁会缓慢地吞噬神经通路,这些神经通路承载着我们的价值感和幸福感、我们去看电影或起床的动力。但是氯胺酮研究带来新的希望:处于抑郁状态的大脑并不像生锈的铁,它能经由修复和加强调节情绪的神经回路得到恢复。
在神经连接中寻找答案
30年前,人们普遍认为某些脑部化学物质(比如5-羟色胺)的低水平导致了抑郁症。提升这些化学物质的水平可以消除症状。
“我觉得抑郁症需要数月或数周的治疗——在治愈过程中涉及的可塑变化需要数周才能重置。”马里兰大学的神经药理学家托德·古尔德(Todd Gould)说。但氯胺酮的起效速度使人们对这个想法产生了怀疑。
古尔德指出,新证据表明抑郁症由调节情绪的神经回路的问题导致。关于这种错误神经回路的许多假设来自于啮齿动物实验。从20世纪90年代开始,科学家发现了小鼠和大鼠大脑的有趣异常,这些异常发生在特定的应激源下,比如被一个大的、好斗的雄鼠欺负。
压力与创伤是人类抑郁症强有力的预测指标,但是科学家没法问大鼠或小鼠它们是否抑郁了。于是,他们选择了测量典型抑郁症状的行为测试,比如快感缺乏,即无法在愉悦的活动中获得快乐的能力,汤普森说。在试验中,抑郁的动物“很容易放弃”意愿,比如放弃通过工作获得诸如糖水之类的奖赏,或失去对潜在配偶尿液气味的兴趣。“它们甚至不愿穿过笼子。”他说。
汤普森和其他研究者发现,在抑郁动物中,传递奖励信号的神经元之间存在较少的连接或突触。其他实验室发现对于决策、注意力和记忆力至关重要的神经元回路的连接萎缩。对情绪低落人群的脑成像研究也发现,调节情绪的神经回路出现异常活动,这表明在啮齿动物身上的发现可能也适用于人类。
如果将抑郁症归咎于错误的神经连接,那么接下来的问题就是,“我们如何让萎缩的神经通路重新生长?”克里斯塔尔说。
回路训练
许多科学家现在相信,问题的答案是大脑中最丰富的神经递质——谷氨酸。
谷氨酸是大脑的主力。它传达了短暂的思想和感受,并通过加强突触联系来形成记忆。谷氨酸是在你学习骑车之后数年仍然会骑车的原因,即使你从来没有练习过。
并不是所有的谷氨酸活动都是好的。太多的谷氨酸会导致大脑中的电风暴——一次癫痫的发作,而且长期高水平可能导致痴呆症。谷氨酸受体的异常与一系列广泛的精神疾病有联系,例如抑郁症和精神分裂症。
为了保持平衡,被称为抑制性中间神经元的细胞就像刹车一样,释放出一种叫做γ-氨基丁酸(GABA)的神经递质,可以平息大脑的活动。大部分改变精神的药物通过改变GABA和谷氨酸之间的平衡而发挥作用。例如,安非他命和PCP增强谷氨酸信号传导,而酒精抑制谷氨酸并增强GABA。
在上世纪90年代,科学家已经发现氯胺酮触发大脑前额叶皮质中谷氨酸的涌现。这些脑区管理注意力并且在情绪调节当中发挥重要的作用。使用氯胺酮时,许多人会体会到的灵魂出窍的感觉,因为谷氨酸的快速释放在前额叶皮质中“激发了一大堆神经元”,神经科学家比塔·莫哈达姆(Bita Moghaddam)说。他在研究精神分裂症时,发现了药物对大鼠谷氨酸的转化作用。
科学家并不确定氯胺酮如何形成更强的神经回路。但这个假设大致如下:当氯胺酮进入大脑,它导致神经活动的短期爆发,触发一系列的生物化学反应,并且增强在神经元之间更丰富的突触联系。
许多研究者起初认为,氯胺酮的抗抑郁作用依赖于神经元表面的结构,即NMDA受体。氯胺酮就像一把万能钥匙一样,可以与许多不同类型的NMDA受体结合,促使神经元释放兴奋性谷氨酸神经递质。
然而,这个假说遭遇打击,因为旨在结合NMDA受体(如氯胺酮的作用)的一些药物没能通过抑郁症治疗的临床试验。
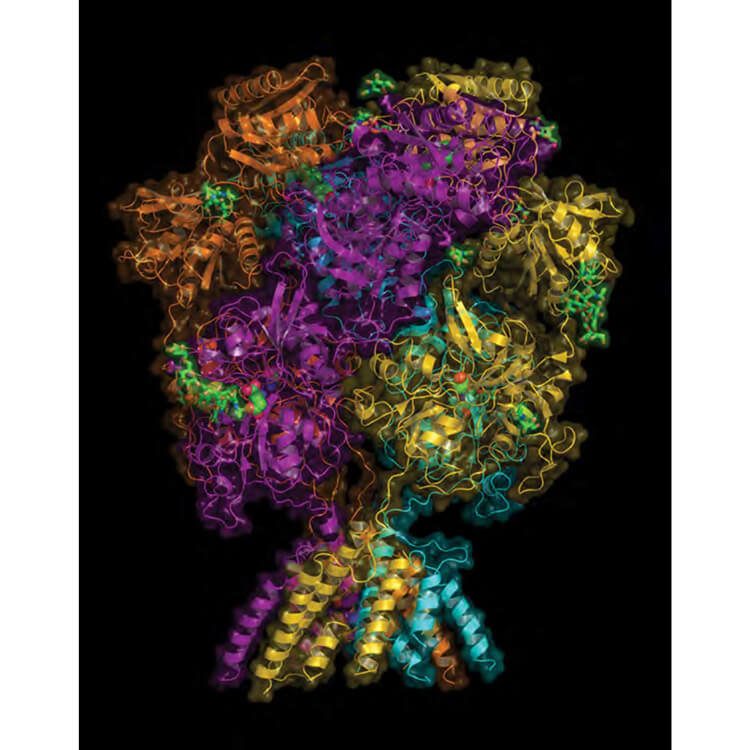
艾氯胺酮也使事情变得更加复杂。氯胺酮是由两个互为镜像的分子构成的:R-氯氨酮和S-氯胺酮。艾氯胺酮则仅仅含有S-氯胺酮分子,这种S型结合受体的效能(结合受体并引起的最大反应)是R型的四倍左右。虽然有如此高的效能,在啮齿动物模型中的实验却表明,S-氯胺酮作为抗抑郁剂,要比R-氯氨酮有更低的效价强度(引起一定效果所需要的剂量。效价强度越低,需要越多的剂量才能达到预定的效果)。但在人类身上,R-氯胺酮是否同样表现出更高的效价还是未知的。
萨拉特等人认为,氯胺酮可能作用于另一种谷氨酸受体AMPA。研究者希望通过确定氯胺酮的作用位点的受体来开发副作用更小的类似药物。其中的研究热点是一种叫去甲基氯胺酮(hydroxynorketamine, HNK)的化合物。它是氯胺酮的代谢产物之一,虽然不会结合NMDA受体,但是在啮齿动物身上仍然能够引发迅速的抗抑郁效果,并且这种药似乎并没有氯胺酮引起眩晕的副作用。萨拉特和古尔德计划在2019年开启第一例小型临床试验,来验证去甲基氯胺酮在人体上的安全性,此次试验大概有70个参与者。“我觉得我们有了一种挺好的潜在药物。”古尔德说。(萨拉特和古尔德等公司已经披露他们申请到了去甲基氯胺酮的专利,他们可以分享任何未来开发去甲基氯胺酮药物公司的专利税。)
可塑性突触重塑
科学家们认为,为了调节大脑对情绪的处理,氯胺酮必定要最终改变突触。耶鲁大学的罗恩·杜曼(Ron Duman)通过啮齿动物实验表明,氯胺酮和去甲基氯胺酮都利用脑源性神经营养因子(brain-derived neurotrophic factor, BDNF)——大脑中最重要的调控分子之一——来完成突触重塑。
BDNF蛋白在大脑的发育阶段,甚至在人的一生中都与突触的发育、塑造有密切的关系。健康的大脑功能依赖于有正确含量的BDNF蛋白出现在正确的时间与位点。包括抑郁症在内的很多精神疾病,都与大脑中过低或异常数量的BDNF蛋白有关。比如,自杀身亡者脑组织样本中的BDNF蛋白含量通常都很低。
杜曼与他的同事发现,氯胺酮和去甲基氯胺酮都会升高神经元释放BDNF蛋白量,而BDNF含量的升高对于抗抑郁的效果以及树突棘(突出于神经树突上的小短棒结构,与其它神经的末梢结构形成突触连接)数量的增加都是必要的。氯胺酮和去甲基氯胺酮还都可以减少炎症,而应激诱导的突触数量减少的案例频繁被发现与炎症相关。
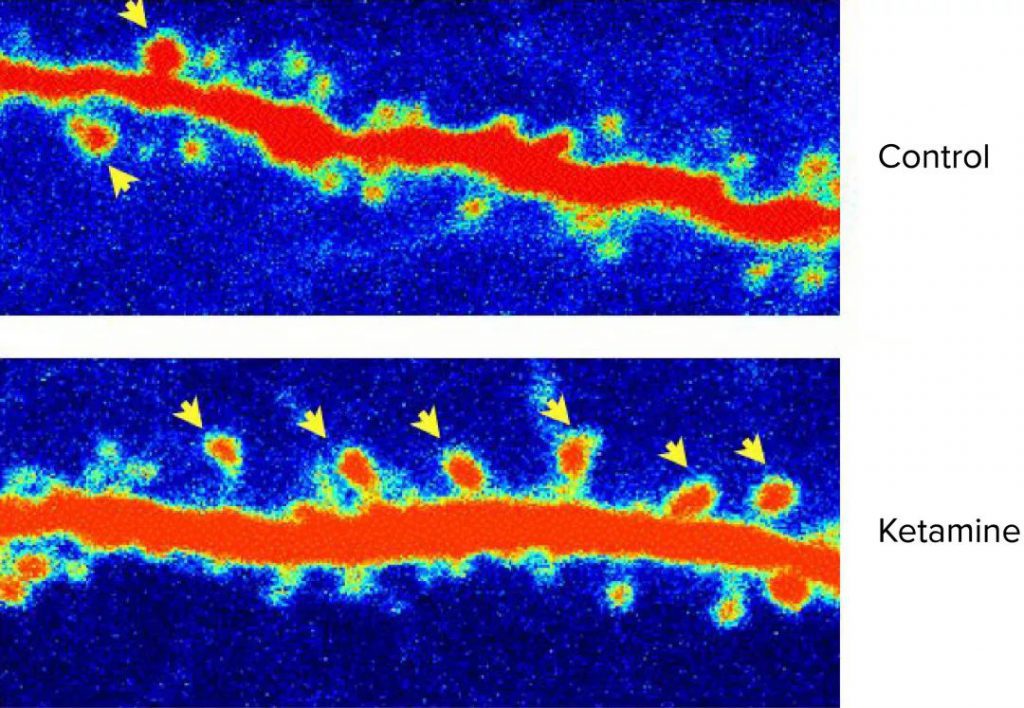
氯胺酮不是唯一可以诱导突触重塑的化合物。加州大学戴维斯分校的研究人员发现,其他迷幻剂,比如摇头丸(MDMA)、LSD、DMT(色胺类致幻剂)都可以触发相似的神经元结构变化,以及在啮齿动物中的迅速抗抑郁作用。研究人员在三月份发表于《ACS-化学神经科学》(ACS chemical neuroscience)杂志上的报告中指出,这些效果并不取决于是否要“嗨”起来,即使不足以产生迷幻作用的小剂量,也可以增加突触数量并减轻抑郁。
杜曼表示,百忧解等传统抗抑郁药也会增加脑中BDNF蛋白的浓度,但其作用不如氯胺酮那么迅速。这也是为什么大部分抗抑郁药需要很长时间才可以重塑突触并缓解抑郁症状。
深度剖析抑郁症
除了作为一种新型疗法,萨拉特等人还将氯胺酮看作探究抑郁症复杂生物学机制的有力工具。在小鼠和大鼠上开展的实验是一个好的开始,但是科学家需要人类实验才能真正理解氯胺酮是如何影响大脑的。不像传统而作用缓慢的抗抑郁药,氯胺酮只需要进行短期实验。
萨拉特目前在利用功能性磁共振成像(fMRI)等神经成像技术研究氯胺酮作用下的人脑。之前的一些研究表明,抑郁症患者的关键脑区网络之间的连接通讯被打乱了。其中一个叫做默认模式网络(DMN)的脑区参与自指思维,例如反复思考自己的问题和缺陷(反刍)。在抑郁症患者中,此脑区一般会变得过于活跃,并且与其它处理外部刺激的脑区的连接减少了,比如帮助大脑注意到周围环境并让个体作出响应的突出网络(salience network)。
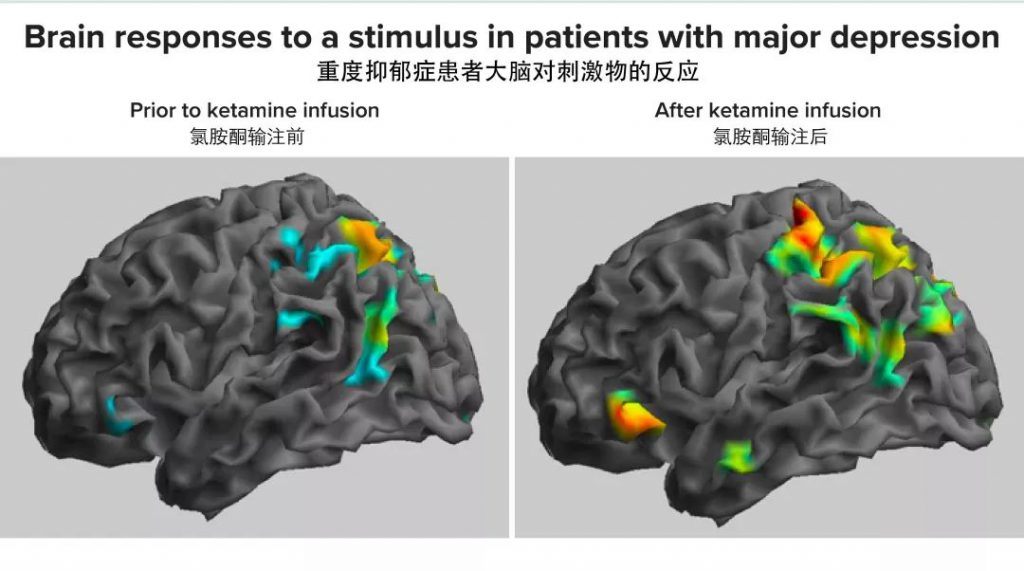
在一项最近的研究中,萨拉特和同事发现静脉注射氯胺酮之后,抑郁症患者的默认模式网络活动变得更加正常了,并且与突出网络之间的连接也更好了。这种药物至少可以暂时性地帮助患者从反复的负面思维中解脱出来。萨拉特也告诫称,这项研究结果需要被重复证明。
该团队还利用脑成像技术研究了氯胺酮是如何影响自杀想法的。研究者发现在注射药物大约四小时之后,抑郁症患者一块原本高度活跃的前额叶皮层平静了下来,这和患者报告说自杀想法减少的结果是一致的。
氯胺酮似乎还可以调节其它对治疗效果有关键作用的脑区。2018年,科学家公布了一项在小鼠中进行的实验,结果显示氯胺酮可以使外侧疆核(一小块深入皮层内部的核团)的异常活动平静下来。一些研究者将外侧疆核描述为大脑的“失望中枢”,它负责对消极经验的学习,这个脑区在抑郁症患者中高度活跃,汤普森说“这就像在广播坏心情和消极思维一样”。
这些研究仍然是探索性的。对于氯胺酮的作用机制,以及它为何作用如此迅速的原因,科学家们仍然只能猜测。“我认为氯胺酮可以重设神经回路,并以某种方式改善抑郁症状。但无论是基因、环境还是其他的抑郁症风险因子仍然存在。”古尔德说,“氯胺酮似乎只是暂时促进神经回路的重设,导致疾病的根本原因并不一定真的解决了。”
纽约西奈山医院的神经内科医师海伦·梅伯格(Helen Mayberg)专门利用一种叫深部脑刺激(DBS)的实验方法来治疗抑郁症。她认为氯胺酮可能就像给心律失常的人用除颤仪一样,“我没有针对你的心脏病实施治疗,但是现在既然心律失常已经消失了,我就可以专注于其它治疗方法了。”
研究者强调说,考虑到氯胺酮的潜在风险很重要,尤其是对于有自杀想法的人。大多数人为了挽救自己的生命,宁愿承受药物严重的副作用,如抗癌药。梅伯格指出,“如果你可以用它干预极端的自杀计划或想法,我不会反对的。”
青少年也能使用氯胺酮么?
对于克里斯塔尔而言,权衡氯胺酮的未知风险和潜在效果,归根结底是一个非常私人的问题:“我们会让自己服用怎样的抗抑郁药?我们的家人呢?我们真的想让他们在几个月甚至一年时间里,经受好几次失败的试验,而不是服用24小时见效的药物?”
在儿童及青少年身上,可能就涉及到一些最艰难的决策了。在2008—2018年,因尝试自杀或有自杀想法而入院的青少年几乎增加了两倍,很多医生和父母因此渴望更有效和迅速的疗法。“如果不进行治疗,抑郁症真的会伤害大脑,如果年轻时发病,它能导致严重的长期性认知和发育问题。”萨拉特说, “问题在于,这种状况好于氯胺酮的长期副作用吗?”
科学家们还不知道答案。氯胺酮作为麻醉剂作用于儿童被认为是安全的。但现在还没有足够的临床证据表明,作为抗抑郁药的氯胺酮需要多低的剂量和用药频率,才能不影响大脑的发育。
明尼苏达大学的精神科医生克里斯塔尔·库伦(Kathryn Cullen)指出,从根本上来说,我们还不能完全理解青少年抑郁的神经生物学机制。这可能涉及到大脑的发育异常,比如前额叶皮层与情绪处理脑区的连接方式的问题。“但我们不知道到底是抑郁引发的压力损伤了大脑才导致连接异常,还是因为连接的异常使人们更容易患上抑郁症,抑或是抑郁症状本身反应了发育的异常。”库伦说,“弄清如何减缓(青少年)抑郁症相关的生物学变化很关键,只有这样我们才可以帮助大脑回到正轨。”
库伦最近在耶鲁和明尼苏达进行了两个临床试验项目,他们发现氯胺酮可以减轻重度抑郁青少年的症状。但库伦说这两个实验并未设计长期随访。杨森制药最近也在进行一项针对艾氯胺酮鼻喷雾剂的实验,被试是145位有自杀倾向的青少年。但其实验结果还未公布。库伦认为氯胺酮有望用在青少年身上,尤其是避免他们的自杀行为。但“这里仍有太多未知”。
并不只是“速效药”
抑郁症折磨着全世界超过3亿人,成为全球致残的主要原因之一。鉴于其带来的巨大痛苦,只消一针或一点喷雾即可治愈抑郁症的世界显然令人神往。
但贝内特表示,氯胺酮并不像宣传的那样能实现这个美梦。根据自己的患病和临床经验,她对氯胺酮的速效药角色感到困扰。有了氯胺酮,人们不再考虑更长时间和更多精力的心理治疗。“如果没有心理治疗,”贝内特说,“你就无法给予患者任何自救的办法,而只是让他们依赖只有短暂效果的分子而已。当疗效褪去,他们只能回头索求更多药物。这会让药企赚得盆满钵满,但恐怕无益于患者。”
在贝内特的诊所,氯胺酮治疗必须和心理咨询结合。她会和患者谈话,帮其做好用药的准备,之后再和他们一起梳理用药的体验。她表示,如果想用致幻剂治病,只有这样才是符合伦理的。事情可没有“吃两片药,早上和我通话”那么简单。
克里斯塔尔表示,科学界逐渐增长的兴趣点在于,氯胺酮能否提升大脑通过经验增强回路的能力,从而改善心理治疗的效果。2017年,耶鲁大学的一项小规模研究发现,如果在给予氯胺酮之后进行认知行为治疗,可以增强药物的抗抑郁效果。
不同于其他研究人员或药企们,贝内特认为氯胺酮和艾氯胺酮的致幻效应并非一件坏事。对于某些人来说,尤其在他们同时接受心理治疗的情况下,药物产生的幻觉可以有正面的作用。但目前还并没有足够的科学依据证明幻觉有益,而且对于有的人来说,幻觉也可能非常令人不安。(克里斯塔尔指出,如果有人经历过幻觉后表现得更好,可能仅仅是因为摄入了更高剂量的氯胺酮,而非幻觉本身。)
尽管如此,贝内特认为,研究者和医生们都应该对氯胺酮保持开放态度,并应该对给药时的环境更加谨慎。“患者们一致报告称感受到上帝的存在,或者自身生命的神圣。”她说,“那些准备自杀的人走进诊所,却在离开时如获新生——相信自己拥有神圣的生命。作为一名临床医生,这真是太令人振奋了。”
翻译:云沉、夏明明;审校:Birdie、EON;编辑:北方
Listening to ketamine
The fast-acting drug offers a new way to treat depression and fathom its origins. Recent approval of a nasal spray promises to expand access, but much remains unknown about long-term use and the potential for abuse.














评论